Corregir las partes del cuerpo defectuosas
febrero de 2015
Artículo destacado
Corregir las partes del cuerpo defectuosas
Diseñar nuevos órganos y tejidos
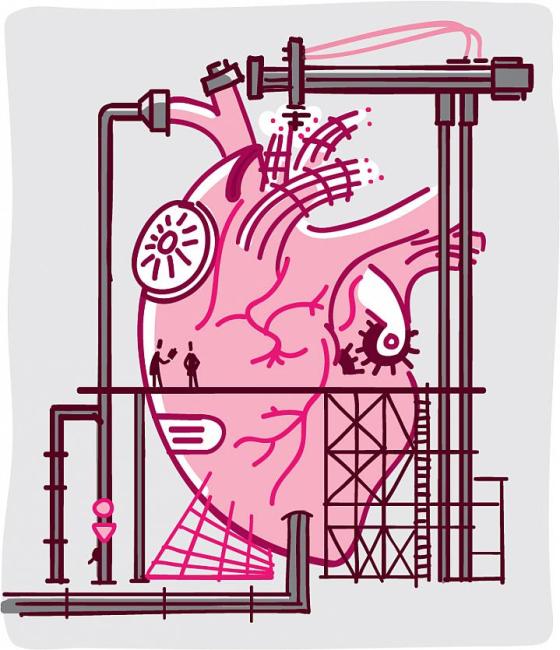
¿Cómo se puede reparar un corazón roto? ¿O reparar un hígado, un riñón o una rodilla dañados? Científicos financiados por los NIH exploran nuevas formas de reparar órganos y tejidos defectuosos o incluso hacer crecer nuevos. Este tipo de investigación se conoce como ingeniería de tejidos. Hay avances apasionantes que continúan surgiendo en este campo de rápido crecimiento.
La ingeniería de tejidos podría permitir a los médicos reparar o reemplazar tejidos y órganos desgastados con partes vivas y con buen funcionamiento. Lo que es más importante, la ingeniería de tejidos podría ayudar a algunas de las 120.000 personas en las listas de espera para recibir riñones, hígados u otros órganos donados.
Los médicos utilizan desde hace mucho tiempo piel fabricada gracias a la ingeniería de tejidos para sanar quemaduras graves u otras lesiones. Sin embargo, los métodos de ingeniería de tejidos todavía son, en su mayoría, experimentales. Solo fueron probados en placas de Petri y, a veces, en animales, pero solo unos pocos enfoques nuevos fueron probados en humanos. Varios estudios clínicos (con voluntarios humanos) se encuentran en las primeras etapas para probar los nuevos tejidos desarrollados.
"Con este enfoque, los científicos están combinando ingeniería y biología para restaurar un órgano o tejido dañado, ya sea que haya sido dañado por una enfermedad, una lesión u otra causa", dice la Dra. Martha Lundbert, experta en ingeniería de tejidos del corazón de los NIH.
Algunos científicos están creando estructuras especiales parecidas a una red o a un andamio, en las formas deseadas, para luego persuadir a las células para que crezcan dentro de ellas. Algunos utilizan una mezcla de sustancias naturales llamadas factores de crecimiento, que indican a las células que crezcan y se desarrollen de determinadas maneras.
"Otros científicos utilizan diferentes tecnologías de bioimpresión en 3D — algunas son como sofisticadas impresoras a chorro de tinta — para crear nuevos tejidos u órganos", dice Lundberg. Han impreso riñones 3D y otros órganos que lucen como los verdaderos. Pero si bien la mayoría de estas partes del cuerpo impresas tienen la forma correcta, no funcionan completamente.
"Los científicos todavía no han descubierto cómo imprimir un órgano que incluya los patrones correctos de vasos sanguíneos, conexiones nerviosas y otros componentes que converjan en un órgano maduro", dice Lundberg. "Al crear un órgano nuevo, si puede realizar la tarea correcta y cumplir las funciones, tal vez no deba lucir como el órgano real".
Muchos métodos de ingeniería de tejidos usan células madre, que pueden ser inducidas para convertirse en diferentes tipos de células. Un equipo de investigación guió a las células madre para que se transformaran en una estructura 3D que puede responder a la luz. Este método podría algún día conducir a nuevas terapias para trastornos oculares. Otros enfoques con células madre podrían conducir a mejores tratamientos para lesiones de la médula espinal, la diabetes y más.
Otro enfoque, llamado descelularización, implica la remoción de todas las células de un órgano. Lo que queda es un marco fino y pálido que contiene las proteínas estructurales naturales del órgano, incluidas las vías para los pequeños vasos sanguíneos y los nervios. Al infundir nuevas células a esta matriz similar a una red, algunos investigadores lograron crear con éxito riñones, hígados, corazones, pulmones y otros órganos de animales que funcionan.
La técnica de descelularización fue utilizada por el Dr. Martin Yarmush y sus colegas para crear un hígado de rata funcional que incluía una red de vasos sanguíneos en funcionamiento. Yarmush es un ingeniero biomédico de la Universidad de Rutgers y del Hospital General de Massachusetts. Los hígados creados por su equipo se mantuvieron vivos en el laboratorio durante días y funcionaron durante varias horas luego de trasplantarse a ratas. Los investigadores ahora están trabajando para ayudar a esos hígados trasplantados a sobrevivir más tiempo. También están haciendo avanzar los métodos para crear un hígado humano descelularizado que se pueda repoblar con células funcionales.
"Una iniciativa paralela que estamos haciendo implica tomar un órgano donado que no se considere trasplantable por alguna razón y utilizar una solución de reacondicionamiento, y tal vez incluso células madre, para revitalizar el órgano a fin de que se vuelva trasplantable", dice Yarmush.
Otros investigadores trabajan para reparar partes del cuerpo dañadas que todavía están en el cuerpo. En la Universidad de Washington, en Seattle, el Dr. Charles Murry y sus colegas investigan formas de reparar corazones lesionados. Uno de los últimos estudios usó células madre humanas para reparar corazones dañados en monos. Las células madre fueron persuadidas a convertirse en células cardíacas tempranas, que luego se infundieron cerca de la lesión en el corazón.
Las nuevas células llegaron hasta el músculo cardíaco dañado y se organizaron en fibras musculares en todos los monos tratados. Las células madre infundidas reemplazaron casi la mitad del tejido cardíaco dañado y comenzaron a latir en sincronía con el corazón. Aun así, los científicos mencionaron que se necesitan años de investigación antes de que este tipo de terapia pueda probarse en humanos.
Algunos métodos ya están siendo probados en humanos. La Dra. Martha Murray, cirujana del Hospital Infantil de Boston, explora nuevas formas de sanar la lesión común de rodilla, conocida como la lesión del ligamento cruzado anterior (ACL por sus siglas en inglés). Los atletas que hacen muchos giros y vueltas, como en el básquetbol o el fútbol, corren riesgo de dañarse el ACL.
"Hoy en día, el tratamiento típico, llamado reconstrucción de ACL, funciona bien y permite a los pacientes regresar al campo de juego relativamente rápido", dice Murray. Pero la cirugía implica remover un trozo de tendón de otro lugar en el cuerpo y usarlo para reemplazar el ACL. "Por lo tanto, requiere producir dos lesiones que el cuerpo debe sanar. Incluso con este tratamiento, los pacientes aún desarrollan artritis en la rodilla 15 a 20 años después", agrega Murray. "Queremos encontrar una terapia mejor, algo menos invasivo".
Luego de probar varios biomateriales, el equipo de Murray descubrió que coser una esponja creada mediante técnicas de bioingeniería entre las puntas rasgadas de un ACL lesionado permite que la sangre se coagule y se acumule alrededor del ligamento dañado. Dado que la sangre contiene naturalmente células madre y factores de crecimiento, la esponja empapada en sangre actúa como un "puente" que favorece la sanación del ACL. La esponja está hecha con algunas de las mismas proteínas que normalmente se encuentran en los ligamentos, y se disuelve después de unas pocas semanas.
Los estudios en animales grandes mostraron que la esponja creada mediante técnicas de bioingeniería era mucho menos propensa a provocar artritis, y que las lesiones del ACL sanaban de igual manera que con la cirugía reconstructiva estándar. La Administración de Medicamentos y Alimentos de los Estados Unidos (FDA por sus siglas en inglés) aprobó recientemente las pruebas de seguridad de la esponja en humanos, en 10 personas con lesiones del ACL.
Dispositivos de metal, plástico y otros materiales no biológicos también pueden reemplazar o mejorar las partes del cuerpo que funcionan mal. Una posibilidad prometedora, aún en desarrollo, es un riñón artificial que podría implantarse en el cuerpo y usarse en lugar de la diálisis para tratar la enfermedad renal en etapa terminal. Los científicos también están estudiando un pegamento sintético, que tomó como modelo un adhesivo natural y que podría ayudar a reparar los tejidos en el cuerpo.
Elecciones sabias
Para tener órganos y tejidos sanos
El riñón es el órgano más trasplantado en los Estados Unidos, seguido del hígado, el corazón y los pulmones. Usted puede proteger todos los órganos de su cuerpo si adopta conductas saludables:
- Llevar una dieta balanceada.
- Realizar actividad física.
- Mantener un peso saludable.
- Limitar el consumo de alcohol.
- Si fuma, tomar medidas para dejar de fumar.
- Tomar medicamentos solo como le fueron indicados.
Referencias
- Generation of three-dimensional retinal tissue with functional photoreceptors from human iPSCs. Zhong X, Gutierrez C, Xue T, Hampton C, et al. Nat Commun. 2014 Jun 10;5:4047. doi: 10.1038/ncomms5047. PMID: 24915161.
- Regeneration and experimental orthotopic transplantation of a bioengineered kidney. Song JJ, Guyette JP, Gilpin SE, González G, Vacanti JP, Ott HC. Nat Med. 2013 May;19(5):646-51. doi: 10.1038/nm.3154. Publicado electrónicamente el 14 de abril de 2013. PMID: 23584091.
- Human embryonic-stem-cell-derived cardiomyocytes regenerate non-human primate hearts. Chong JJ, Yang X, Don CW, Minami E, et al. Nature. 2014 Jun 12;510(7504):273-7. doi: 10.1038/nature13233. Publicado electrónicamente el 30 de abril de 2014. PMID: 24776797.
- Use of a bioactive scaffold to stimulate anterior cruciate ligament healing also minimizes posttraumatic osteoarthritis after surgery. Murray MM, Fleming BC. Am J Sports Med. 2013 Aug;41(8):1762-70. doi: 10.1177/0363546513483446. Publicado electrónicamente el 15 de julio de 2013. PMID: 23857883.